Meningitis en niños - Lo que debes saber sobre esta enfermedad
Causas, síntomas y tratamiento sobre la meningitis infantil que puede llegar a ser mortal
- ¿Qué es la meningitis en los niños? Síntomas y tipos
- Causas, contagio y síntomas de la meningitis en niños
- La vacunación: principal aliada en la lucha contra la meningitis infantil
Cada 24 de abril se celebra el Día Mundial de la Meningitis, una enfermedad que, según la Organización Mundial de la Salud (OMS), puede causar daños cerebrales importantes y es mortal en el 50 por ciento de los casos puede llegar a ser mortal no tratados, considerándose siempre una urgencia médica. ¿Qué es la meningitis? ¿Cómo se contagia? ¿Qué síntomas pregunta? ¡Damos respuesta a todas estas preguntas!
¿Qué es la meningitis en los niños? Síntomas y tipos

Santiago García Blanco, presidente y uno de los socios fundadores de la Asociación Española contra la meningitis, conoce muy bien esta enfermedad, porque en enero del 2016 le arrebató a su hija Candela. Desde entonces, lucha para concienciar a la opinión pública, divulgar la prevención y apoyar la investigación de la meningitis. Con él hemos hablado para conocer en profundidad esta terrible enfermedad.
Según Santiago, la meningitis es una infección e inflamación de las membranas que rodean el cerebro y la medula espinal, las meninges. Puede ser: viral, bacteriana, por hongos y por parásitos. La meningitis vírica, típicamente por enterovirus, suele ser más benigna, aunque tampoco son despreciables sus potenciales secuelas cognitivas. La bacteriana, es la más peligrosa y puede derivar en sepsis, que es cuando la infección se desplaza a todo el organismo a través de la sangre.
Dentro de las bacterianas hay una variedad adicional. Están las producidas por meningococo, neumococo, Haemophilus (Hib) y estreptococo. Y dentro del meningococo están los tipos A, B, C, W, X, Y por mencionar los que causan la mayoría de casos a nivel mundial. Dentro de estos, el mayor número actual de casos anuales en España se reparte entre B, W, C e Y, en ese orden.
Las edades de mayor riesgo son 0-5 años y luego hay un repunte de casos en adolescentes de 15 a 24 años, aunque la meningitis puede atacar en cualquier edad. La meningitis afecta en un 99 por ciento a personas sanas, aunque hay también definidos unos grupos de riesgo (personas con asplenia, deficiencia de properdina o factor de complemento, etc.)
Causas, contagio y síntomas de la meningitis en niños

La meningitis se debe a una combinación de factores. La mayoría de la población convive con las bacterias causantes e, incluso, un porcentaje alto somos portadores en la nasofaringe. La mayoría de personas somos inmunes a la infección, sin embargo, cuando se combina un huésped con las defensas bajas (es objeto de estudio también si existe alguna predisposición genética, aunque no hay todavía conclusiones) y una cepa de la bacteria especialmente virulenta puede desencadenarse la infección.
La vía de contagio de la meningitis va a depender del germen implicado, y aunque las infecciones virales son la causa más común, le siguen las meningitis por bacterias, hongos y parásitos. Sin embargo, hay un tipo de meningitis bacteriana conocida como meningitis meningocócica, causada por la neisseria meningitidis, que es altamente contagiosa, principalmente en jóvenes y adultos jóvenes, y que puede llegar a causar epidemias, por lo que una medida para evitar esta enfermedad y sus consecuencias, es a través de la vacunación.
El gran problema de la meningitis es que es una enfermedad de muy rápida evolución y es esencial llegar a tiempo a la UCI de un hospital para recibir tratamiento, y sin embargo, los síntomas son inespecíficos y pueden confundirse fácilmente con los de un catarro o gripe, poniéndole el diagnóstico muy difícil a los profesionales de atención primaria o pediatría.
El cuadro de síntomas incluye vómitos y fiebre alta (y que no remite), escalofríos, dolor de cabeza y articular, color anormal de la piel, manos y pies fríos, respiración agitada, rigidez de cuello, desvanecimientos, y por su especificidad e indicación de gravedad, las petequias, que son manchas rosas/moradas en la piel en cualquier parte del cuerpo que no desaparecen al presionar con un vaso.
La vacunación: principal aliada en la lucha contra la meningitis infantil
Una vez identificada en el hospital la bacteria y cepa causante, gracias a la punción lumbar y cultivo, se trata con el antibiótico más adecuado y efectivo. La meningitis puede causar la muerte del paciente en 24 horas. Se calcula un porcentaje de más de un 10 por ciento de fallecimientos y en torno a un 20 por ciento de los afectados quedan con secuelas gravísimas para el resto de su vida (amputaciones, sordera, ceguera, retraso cognitivo, etc.).
El estrés postraumático y el coste personal y social para el afectado y su familia es enorme y desde la asociación facilitamos el acompañamiento y todo el apoyo psicológico y social disponible con nuestros recursos. El protocolo de actuación de Salud Pública en un caso de meningitis incluye la quimioprofilaxis con antibióticos en el entorno más cercano de la persona afectada, típicamente, padres, hermanos, compañeros de clase y docente, para tratar de eliminar el estado de portador y la circulación de la bacteria causante.
Calendario de inmunizaciones de la Asociación Española de Pediatría
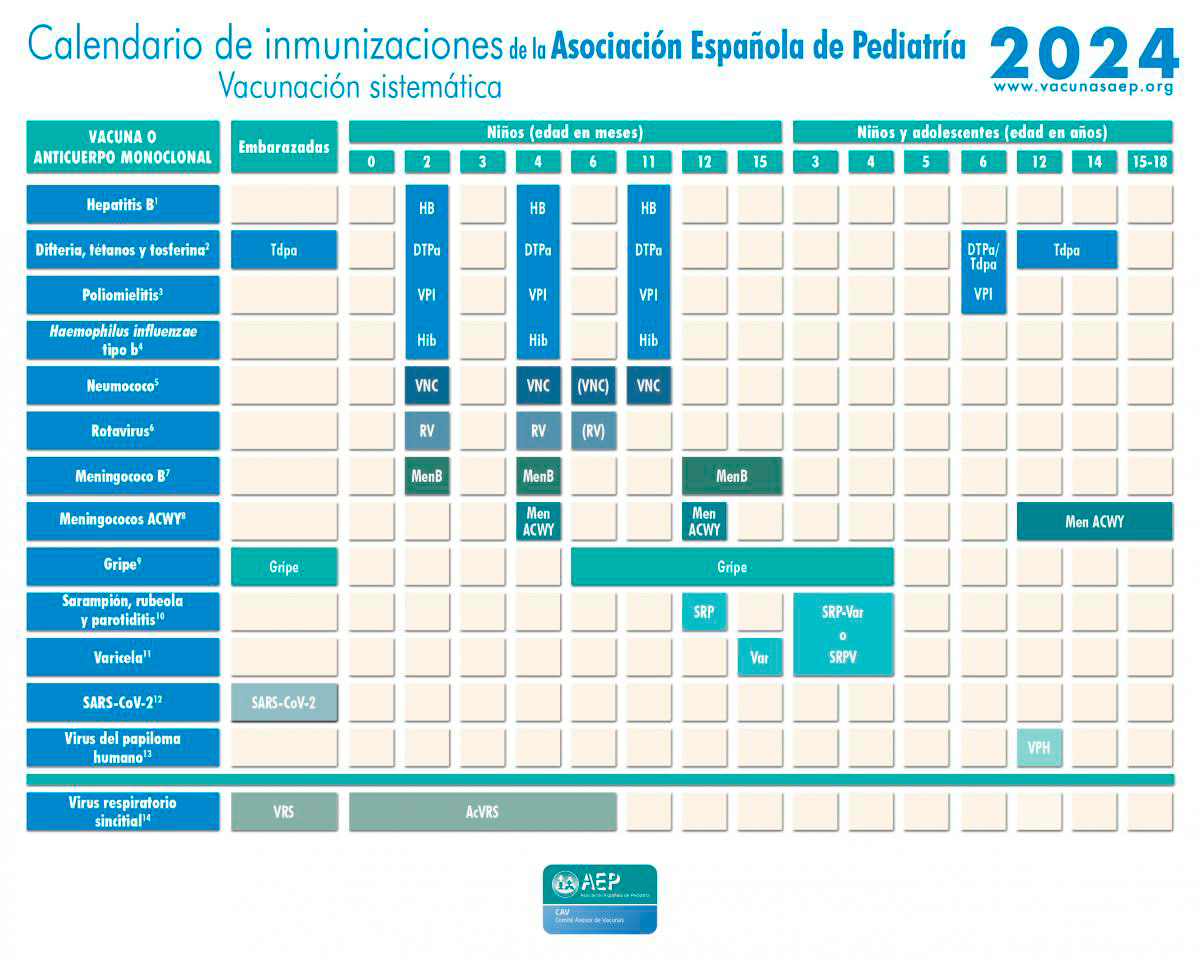
La diversidad de agentes causantes de la meningitis bacteriana hace que se necesiten varias vacunas para proteger a la población. Las vacunas son de hecho el motivo de la importante reducción de casos en España y Europa en los últimos 30 años. El calendario de vacunación de España incluye desde los años 80 la vacuna contra Haemophilus (Hib). Al inicio de los años 2000 se introdujo la vacuna contra meningococo C y en 2014 se introdujo la vacuna contra neumococo.
La Vacuna frente al meningococo B (MenB), el esquema es de tres dosis, que se iniciará a los 2 meses de edad, con 2 dosis separadas por 2 meses y un refuerzo a partir de los 12 meses, siempre que hayan pasado, al menos, 6 meses de la última dosis de primoinmunización. Mientras que la vacuna conjugada frente a los meningococos ACWY (MenACWY), es una vacuna que protege contra 4 serotipos de meningococos, y se recomienda una dosis a los 4 meses de edad y refuerzo a los 12 meses. En la adolescencia (11-13 años) se recomienda una dosis, aconsejándose un rescate hasta los 18 años.
Puedes leer más artículos similares a Meningitis en niños - Lo que debes saber sobre esta enfermedad, en la categoría de Enfermedades infantiles en Guiainfantil.com.
Publicado:
Actualizado:
Bibliografía
- Shelov, S., Remer Altman. T. (2009) Caring for your baby and young child: Birth to age 5. Bright Futures: Guidelines for Health Supervision of Infants, Children, and Adolescents (ed.). Academia Americana de Pediatría. Estados Unidos: Centros para el Control y la Prevención de Enfermedades, pp. 1-24 Disponible en: https://www.cdc.gov/ncbddd/actearly/pdf/parents_pdfs/ltsae_booklet_milestonemoments_span-readerspreads_web-ready_7.22.11.pdf